La enfermedad pulmonar puede manifestarse de varias maneras. Sr. Suphachai Praserdumrongchai/iStock a través de Getty Images Plus
“Ya no puedo hacer lo que solía hacer”.
As neumólogos y médicos de cuidados intensivos tratando a pacientes con enfermedad pulmonar, hemos escuchado a muchos de nuestros pacientes que se recuperan de COVID-19 decirnos esto incluso meses después de su diagnóstico inicial. Aunque es posible que hayan sobrevivido a la fase de mayor riesgo para la vida de su enfermedad, aún tienen que volver a su línea de base anterior a la COVID-19, luchando con actividades que van desde el ejercicio extenuante hasta lavar la ropa.
Estos efectos persistentes, llamados largo COVID, han afectado a tantos como 1 de cada 5 adultos estadounidenses diagnosticados con COVID-19. El COVID largo incluye un amplia gama de síntomas como niebla mental, fatiga, tos y dificultad para respirar. Estos síntomas pueden deberse a daños o mal funcionamiento de múltiples sistemas de órganos, y comprender las causas del COVID prolongado es un enfoque de investigación especial del Administración de Biden-Harris.
No todos los problemas respiratorios están relacionados con los pulmones, pero en muchos casos el los pulmones se ven afectados. Observar las funciones básicas de los pulmones y cómo pueden verse afectados por la enfermedad puede ayudar a aclarar lo que les espera a algunos pacientes después de una infección por COVID-19.
Función pulmonar normal
La función principal de los pulmones es traer aire rico en oxígeno al cuerpo y expulsar el dióxido de carbono. Cuando el aire fluye hacia los pulmones, se acerca mucho a la sangre, donde el oxígeno se difunde hacia el cuerpo y el dióxido de carbono se difunde hacia afuera.
Este proceso, tan simple como suena, requiere una extraordinaria coordinación del flujo de aire, o ventilación, y el flujo de sangre, o perfusión. Hay más de 20 divisiones en las vías respiratorias, desde la tráquea principal, o la tráquea, hasta los pequeños globos al final de las vías respiratorias, llamados alvéolos, que están en estrecho contacto con los vasos sanguíneos.
En el momento en que una molécula de oxígeno llega al final de las vías respiratorias, hay aproximadamente 300 millones de de estos pequeños alvéolos en los que podría terminar, con una superficie total de más de 1,000 pies cuadrados (100 metros cuadrados) donde se produce el intercambio de gases.
Hacer coincidir las tasas de ventilación y perfusión es fundamental para la función pulmonar básica, y el daño en cualquier parte de las vías respiratorias puede provocar dificultad para respirar de varias maneras.
Obstrucción: disminución del flujo de aire
Una forma de enfermedad pulmonar es la obstrucción del flujo de aire dentro y fuera del cuerpo.
Dos causas comunes de deficiencias como estas son la enfermedad pulmonar obstructiva crónica y el asma. En estas enfermedades, las vías respiratorias se estrechan debido al daño causado por fumar, como es común en la EPOC, o a la inflamación alérgica, como es común en el asma. En cualquier caso, los pacientes experimentan dificultad para expulsar el aire de sus pulmones.
Los investigadores han observado una obstrucción constante del flujo de aire en algunos pacientes que se han recuperado de COVID-19. Esta condición generalmente se trata con inhaladores que liberan medicamentos que abren las vías respiratorias. Dichos tratamientos también pueden ser útiles mientras se recupera de COVID-19.
Restricción: volumen pulmonar reducido
Otra forma de enfermedad pulmonar se conoce como restricción, o dificultad para expandir los pulmones. La restricción disminuye el volumen de los pulmones y, en consecuencia, la cantidad de aire que pueden tomar. La restricción a menudo resulta de la formación de tejido cicatricial, también llamado fibrosis, en los pulmones debido a una lesión.
La fibrosis engrosa las paredes de los alvéolos, lo que dificulta el intercambio de gases con la sangre. Este tipo de cicatrización puede ocurrir en enfermedades pulmonares crónicas, como fibrosis pulmonar idiopática, o como resultado de daño pulmonar severo en una condición llamada síndrome de distrés respiratorio agudo, o SDRA.
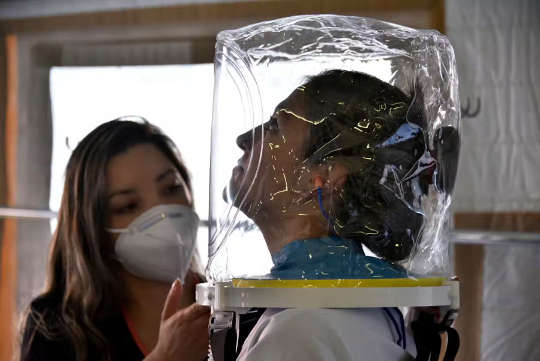
Los pacientes con síndrome de dificultad respiratoria aguda por COVID-19 pueden ser tratados con un casco que proporcione oxígeno, lo que reduce la necesidad de intubación. Guillermo Legaria/Stringer vía Getty Images News
El SDRA puede ser causado por lesiones que se originan en los pulmones, como la neumonía, o por una enfermedad grave en otros órganos, como la pancreatitis. Alrededor 25% de pacientes que se recuperan del SDRA desarrollan una enfermedad pulmonar restrictiva.
Los investigadores también han encontrado que los pacientes que tienen recuperado de COVID-19, especialmente aquellos que tenían enfermedad severa, más tarde puede desarrollar enfermedad pulmonar restrictiva. Los pacientes con COVID-19 que requieren un ventilador también pueden tener tasas de recuperación similares a las de aquellos que requieren un ventilador para otras condiciones. Aún se desconoce la recuperación a largo plazo de la función pulmonar en estos pacientes. Los medicamentos que tratan la enfermedad pulmonar fibrótica después de COVID-19 están actualmente en proceso ensayos clínicos.
Alteración de la perfusión: disminución del flujo sanguíneo
Finalmente, incluso cuando el flujo de aire y el volumen pulmonar no se ven afectados, los pulmones no pueden completar su función si se altera el flujo de sangre a los alvéolos, donde ocurre el intercambio de gases.
COVID-19 está asociado con una mayor riesgo de coágulos de sangre. Si los coágulos de sangre viajan a los pulmones, pueden causar una amenaza para la vida. embolia pulmonar que restringe el flujo de sangre a los pulmones.
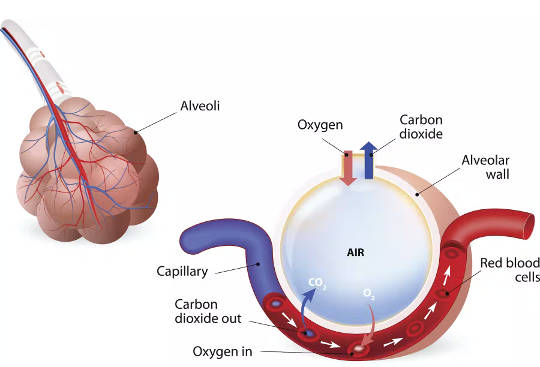
Los alvéolos de los pulmones son donde el oxígeno se difunde hacia el torrente sanguíneo y el dióxido de carbono se difunde. ttsz / iStock a través de Getty Images Plus
A largo plazo, los coágulos de sangre también pueden causar problemas crónicos con el flujo de sangre a los pulmones, una condición llamada hipertensión pulmonar tromboembólica crónicao HPTEC. Solo 0.5% a 3% de los pacientes que desarrollan una embolia pulmonar por razones distintas a la COVID-19 desarrollan este problema crónico. Sin embargo, hay evidencia de que las infecciones graves por COVID-19 pueden dañar los vasos sanguíneos del pulmón directamente y deteriorar el flujo sanguíneo durante la recuperación
¿Qué es lo siguiente?
Los pulmones pueden funcionar de manera menos óptima de estas tres formas generales, y COVID-19 puede conducir a todas ellas. Los investigadores y los médicos aún están buscando formas de tratar mejor el daño pulmonar a largo plazo que se observa en la COVID prolongada.
Para los médicos, hacer un seguimiento de cerca de los pacientes que se han recuperado de la COVID-19, en particular de aquellos con síntomas persistentes, puede conducir a diagnósticos más rápidos de una COVID prolongada. Los casos graves de COVID-19 están asociados con tasas más altas de COVID prolongado. Otros factores de riesgo para el desarrollo de COVID prolongado incluyen diabetes tipo 2 preexistente, presencia de partículas de virus en la sangre después de la infección inicial y ciertos tipos de función inmune anormal.
Para los investigadores, la larga COVID es una oportunidad para estudiar los mecanismos subyacentes de cómo se desarrollan los diferentes tipos de afecciones relacionadas con los pulmones que resultan de la infección por COVID-19. Descubrir estos mecanismos permitiría a los investigadores desarrollar tratamientos específicos para acelerar la recuperación y hacer que más pacientes se sientan y respiren como antes de la pandemia una vez más.
Mientras tanto, todos pueden mantenerse al día con las vacunas recomendadas y use medidas preventivas tales como una buena higiene de manos y mascarillas cuando sea apropiado.
![]()
Acerca de los autores
Jeffrey M Sturek, Profesor Asistente de Medicina, Universidad de Virginia y Alexandra Kadel, Profesor Asistente de Medicina y Farmacología, Universidad de Virginia
Este artículo se republica de La conversación bajo una licencia Creative Commons. Leer el articulo original.
Libros relacionados:
El cuerpo lleva la cuenta: cerebro, mente y cuerpo en la curación del trauma
por Bessel van der Kolk
Este libro explora las conexiones entre el trauma y la salud física y mental, y ofrece ideas y estrategias para la curación y la recuperación.
Haga clic para obtener más información o para ordenar
Aliento: la nueva ciencia de un arte perdido
por James Nestor
Este libro explora la ciencia y la práctica de la respiración, y ofrece ideas y técnicas para mejorar la salud física y mental.
Haga clic para obtener más información o para ordenar
La paradoja de las plantas: los peligros ocultos en los alimentos "saludables" que causan enfermedades y aumento de peso
por Steven R. Gundry
Este libro explora los vínculos entre la dieta, la salud y la enfermedad, y ofrece ideas y estrategias para mejorar la salud y el bienestar en general.
Haga clic para obtener más información o para ordenar
El código de inmunidad: el nuevo paradigma para la salud real y el antienvejecimiento radical
por Joel Greene
Este libro ofrece una nueva perspectiva sobre la salud y la inmunidad, basándose en los principios de la epigenética y ofreciendo conocimientos y estrategias para optimizar la salud y el envejecimiento.
Haga clic para obtener más información o para ordenar
La guía completa para el ayuno: sana tu cuerpo a través del ayuno intermitente, en días alternos y prolongado
por el Dr. Jason Fung y Jimmy Moore
Este libro explora la ciencia y la práctica del ayuno y ofrece ideas y estrategias para mejorar la salud y el bienestar en general.