CC por Dominio Público, Wikimedia. Elaine y Arthur Shapiro / Wikimedia Commons
Platón cura para los dolores de cabeza involucrado:
cierta hoja, pero había un encanto que acompañaba al remedio; y si uno pronunciaba el encantamiento en el momento de su aplicación, el remedio lo curaba perfectamente; pero sin el encanto no había eficacia en la hoja.
Ahora llamaríamos al "encanto" de Platón un placebo. Los placebos existen desde hace miles de años y son los tratamientos más estudiados en la historia de la medicina. Cada vez que su médico le dice que el medicamento que toma ha demostrado su eficacia, quiere decir que ha sido demostró funcionar mejor que un placebo. Cada dólar de impuestos o seguros que se destina a un tratamiento que se "prueba" que funciona, se demuestra que funciona porque es (se supone que es) mejor que un placebo.
A pesar de su importancia, los médicos no pueden usar placebos para ayudar a los pacientes (al menos, oficialmente) y hay debates sobre si todavía los necesitamos en los ensayos clínicos. Sin embargo, la ciencia de los placebos ha evolucionado hasta el punto en que nuestras opiniones deberían cambiar, pero no lo han hecho, nuestro prejuicio contra los placebos en la práctica y la posición privilegiada de los controles con placebo en los ensayos clínicos.
En este recorrido por la historia de los placebos, mostraré el progreso que se ha logrado y sugeriré dónde podría ir el conocimiento de los placebos en un futuro cercano.
De agradables oraciones a agradables tratamientos
La palabra “placebo”, como se usa en medicina, fue introducida en la traducción de la Biblia al latín de San Jerónimo del siglo IV. El versículo 9 del Salmo 114 se convirtió en: placebo Domino en regione vivorum. "Placebo" significa "complaceré", y el versículo era entonces: "complaceré al Señor en la tierra de los vivos".
Los historiadores están interesados en señalar que su traducción no es del todo correcta. La transliteración hebrea es iset'halekh liphnay Adonai b'artzot hakhayim, que significa: "Caminaré delante del Señor en la tierra de los vivientes". Creo que los historiadores están haciendo mucho ruido y pocas nueces: ¿por qué querría el Señor caminar con alguien que no agrada? Aún así, las discusiones sobre qué placebos "Realmente" continúan.
En ese momento, e incluso hoy, la familia de luto proporcionó un festín para quienes asistieron al funeral. Debido a la fiesta gratis, los parientes lejanos y, este es el punto importante, las personas que pretendían ser parientes asistieron al funeral cantando “placebo”, solo para obtener la comida. Esta práctica engañosa llevó Chaucer para escribir, "Los aduladores son los capellanes del diablo, siempre cantando Placebo".
Chaucer también nombró a uno de los personajes de The Merchant's Tale, Placebo. La protagonista del cuento es Januarie. Januarie era un viejo caballero adinerado que deseaba tener sexo recreativo con una mujer más joven llamada May. Para legitimar su deseo, considera casarse con ella. Antes de tomar su decisión, consulta a sus dos amigos Placebo y Justinius.
Placebo desea ganarse el favor del caballero y aprueba los planes de Januarie de casarse con May. Justinius es más cauteloso, y cita a Séneca y Catón, quienes predicaron la virtud y la precaución al elegir una esposa.
Después de escucharlos a ambos, Januarie le dice a Justinius que le importa un comino Séneca: se casa con May. El tema del engaño también surge aquí, porque Januarie es ciega y no ve a May engañándolo.
En el siglo XVIII, el término "placebo" pasó al ámbito médico cuando se utilizó para describir a un médico. En su libro de 18, el Dr. Pierce describe una visita a su amiga, una dama que estaba enferma en la cama. Él encuentra "Dr. Placebo "sentado junto a su cama.
El Dr. Placebo tenía un cabello largo y rizado impresionante, estaba a la moda y preparaba cuidadosamente su medicamento al lado de la cama del paciente. Cuando el Dr. Pierce le pregunta a su amigo cómo estaba ella, ella responde: "Puramente y bien, mi viejo amigo el Doctor acaba de tratarme con algunas de sus buenas gotas". Pierce parece insinuar que cualquier efecto positivo que tuvo el Dr. Placebo se debió a su excelente comportamiento junto a la cama, más que al contenido real de las gotas.
Eventualmente, la palabra "placebo" comenzó a usarse para describir tratamientos. El obstetra escocés William Smellie (en 1752) es la primera persona que conozco que utiliza el término "placebo" para describir un tratamiento médico. Escribió: “convendrá recetarle algún placemus inocente, que se tome entre ratos, para seducir el tiempo y complacer su imaginación”. ("Placemus" es otra forma de la palabra "placebo").
Placebos en ensayos clínicos
Los placebos se utilizaron por primera vez en ensayos clínicos en el siglo XVIII para desacreditar las llamadas curas de curanderos. Lo cual es paradójico porque las curas llamadas “no curanderas” en ese momento incluían sangrar y alimentar a los pacientes con el material no digerido de los intestinos de una cabra oriental. Estos se consideraron tan efectivos que no se necesitaron ensayos.
El primer ejemplo que conozco de dónde se utilizó un control de placebo es en una prueba de "tractores Perkins". A finales del siglo XVIII, un médico estadounidense llamado Elisha Perkins desarrolló dos varillas de metal que, según él, conducían lo que llamó fluido "eléctrico" patógeno fuera del cuerpo.
Recibió la primera patente médica emitida bajo la Constitución de los Estados Unidos para su dispositivo en 1796. Los tractores eran muy populares, e incluso Se dice que George Washington compró un juego.
Llegaron a Gran Bretaña en 1799 y se hicieron populares en Bath, que ya era un centro de curación debido a su aguas minerales naturales y balneario asociado, que se han utilizado desde la época romana. El Dr. John Haygarth, sin embargo, pensó que los tractores eran una tontería y propuso probar sus efectos en un ensayo. Para hacer esto, Haygarth fabricó tractores de madera que fueron pintados para parecer idénticos a los tractores de metal de Perkins. Pero como estaban hechos de madera, no podían conducir electricidad.
En una serie de diez pacientes (cinco tratados con tractores reales y cinco con tractores falsos), los tractores “placebo” funcionaron tan bien como los reales. Haygarth concluyó que los tractores no funcionaban. Curiosamente, el ensayo no mostró que los tractores no beneficiaran a las personas, sino simplemente que no producían su beneficio a través de la electricidad. El propio Haygarth admitió que los tractores falsos funcionaron muy bien. Atribuyó esto a la fe.
Otros ejemplos tempranos de controles de placebo probaron los efectos de las tabletas de homeopatía en comparación con las píldoras de pan. Uno de estos primeros ensayos reveló que no hacer nada era mejor que ambos homeopatía y medicina alopática (estándar).
A mediados del siglo XX, los ensayos controlados con placebo eran lo suficientemente frecuentes como para que Henry Knowles Beecher produjera uno de los primeros ejemplos de una "revisión sistemática" que estimaba cuán poderoso era el placebo. Beecher sirvió en el ejército de los Estados Unidos durante la Segunda Guerra Mundial. Trabajando en la línea del frente en el sur de Italia, se estaban agotando los suministros de morfina y, según los informes, Beecher vio algo que lo sorprendió. Una enfermera inyectó a un soldado herido agua salada en lugar de morfina antes de una operación. El soldado pensó que era morfina real y no pareció sentir ningún dolor.
Después de la guerra, Beecher revisó 15 ensayos controlados con placebo de tratamientos para el dolor y una serie de otras dolencias. Los estudios contaron con 1,082 participantes y encontraron que, en general, el 35% de los síntomas de los pacientes se aliviaron solo con placebo. En 1955, publicó su estudio en su famoso artículo El Potencial Placebo.
En los 1990s, los investigadores cuestionaron las estimaciones de Beecher, basado en el hecho de que las personas que mejoraron después de tomar los placebos podrían haberse recuperado incluso si no hubieran tomado el placebo. En filosofía, la inferencia posiblemente errónea de que el placebo causó la cura se llama Post hoc, ergo propter hoc (después, por lo tanto debido a) falacia.
Para probar si los placebos realmente mejoran a las personas, tenemos que comparar a las personas que toman placebos con las personas que no reciben ningún tratamiento. Los investigadores médicos daneses Asbjørn Hróbjartsson y Peter Gøtzsche hicieron precisamente eso. Observaron ensayos de tres brazos que incluían tratamiento activo, control con placebo y grupos no tratados. Luego comprobaron si el placebo era mejor que no hacer nada. Encontraron un pequeño efecto placebo que, según dijeron, podría haber sido un artefacto de sesgo. Concluyeron que “hay poca evidencia de que los placebos, en general, tengan efectos clínicos poderosos”, y publicaron sus resultados en un artículo llamado ¿Es el placebo impotente?, que contrasta directamente con el título del artículo de Beecher.
Sin embargo, Hróbjartsson y Gøtzsche corrigieron el error de Beecher solo para presentar uno de los suyos. Incluyeron todo lo etiquetado como placebo en un ensayo para cualquier condición. Tal comparación de manzanas y naranjas no es legítima. Si observamos el efecto de cualquier tratamiento para cualquier condición y encontramos un efecto promedio mínimo, no podríamos concluir que los tratamientos no fueran efectivos. yo expuso este error en una revisión sistemática, y ahora es ampliamente aceptado que así como algunos tratamientos son efectivos para algunas cosas pero no para todas, algunos placebos son efectivos para algunas cosas, especialmente el dolor.
Cirugía placebo
Recientemente, se han utilizado ensayos de cirugía controlados con placebo. Quizás en el más famoso de ellos, el cirujano estadounidense Bruce Moseley encontró 180 pacientes que tenían un dolor de rodilla tan severo que incluso los mejores medicamentos no habían funcionado. El dio la mitad de ellos artroscopia real y la otra mitad artroscopia placebo.
A los pacientes del grupo de artroscopia con placebo se les administró anestésicos y se les hizo una pequeña incisión en las rodillas, pero no hubo artroscopio, no se repararon los cartílagos dañados ni se limpiaron los fragmentos sueltos de hueso.
Para mantener a los pacientes ignorantes acerca del grupo en el que se encontraban, los médicos y enfermeras hablaron sobre un procedimiento real, incluso si estaban realizando el procedimiento placebo.
La cirugía falsa funcionó tan bien como la cirugía "real". Una revisión de más de 50 ensayos de cirugía controlada con placebo encontró que la cirugía con placebo era tan buena como la cirugía real en más de la mitad de los ensayos.
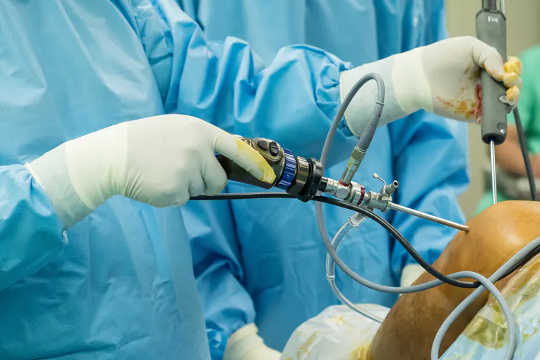
La cirugía de rodilla con placebo funciona tan bien como la cirugía real. Samrith Na Lumpoon / Shutterstock
Placebos honestos
Un placebo puede funcionar incluso si el paciente no cree que sea un tratamiento "real".
En el primero de los estudios de placebos de etiqueta abierta (placebos que los pacientes saben que son placebos) que conozco, dos médicos de Baltimore con los nombres de Lee Park y Uno Covi administró placebos de etiqueta abierta a 15 pacientes neuróticos. Presentaron las píldoras de placebo a los pacientes y dijeron: "Muchas personas con su tipo de afección han sido ayudadas por lo que a veces se llaman píldoras de azúcar y creemos que una llamada píldora de azúcar también puede ayudarlo a usted".
Los pacientes tomaron los placebos y muchos de ellos mejoraron después del placebo, aunque sabían que era un placebo. Sin embargo, los pacientes eran neuróticos y un poco paranoicos, por lo que no les creyeron a los médicos. Después de que el placebo los mejoró, pensaron que los médicos habían mentido y les habían dado el fármaco real.
Más recientemente, varios estudios de mayor calidad confirman que los placebos de etiqueta abierta pueden funcionar. Estos placebos "honestos" pueden funcionar porque los pacientes tienen una respuesta condicionada a un encuentro con su médico. Al igual que el cuerpo de un aracnófobo puede reaccionar negativamente a una araña incluso si sabe que no es venenosa, alguien puede reaccionar positivamente al tratamiento de un médico incluso si sabe que el médico le está dando una pastilla de azúcar.
La historia de aprender cómo funcionan los placebos
Un primer estudio que investiga la farmacología interna de los mecanismos del placebo es el de Jon Levine y Newton Gordon de 1978. estudio de 51 pacientes que habían extraído molares impactados. Los 51 pacientes habían recibido un analgésico llamado mepivacaína para el procedimiento quirúrgico. Luego, a las tres y cuatro horas después de la cirugía, los pacientes recibieron morfina, un placebo o naloxona. Los pacientes no sabían cuál habían recibido.
La naloxona es un antagonista opioide, lo que significa que impide que medicamentos como la morfina y las endorfinas produzcan sus efectos. Literalmente bloquea los receptores celulares, por lo que evita que la morfina (o endorfinas) se acople a esos receptores. Se usa para tratar la sobredosis de morfina.
Los investigadores encontraron que la naloxona bloqueaba el efecto analgésico de los placebos. Esto muestra que los placebos provocan la liberación de endorfinas analgésicas. Desde entonces, muchos experimentos han confirmado estos resultados. Cientos de otros han demostrado que los tratamientos con placebo afectan el cerebro y el cuerpo de varias maneras.
Los principales mecanismos por los que se cree que funcionan los placebos son la expectativa y el condicionamiento.
En un amplio estudio publicado en 1999 sobre los mecanismos de condicionamiento y expectativa, Martina Amanzio y Fabrizio Benedetti dividió a 229 participantes en 12 grupos. A los grupos se les administró una variedad de medicamentos, se les acondicionó de diversas formas y se les dieron diferentes mensajes (para inducir una expectativa alta o baja). El estudio encontró que los efectos del placebo fueron causados tanto por la expectativa como por el condicionamiento.
A pesar del progreso, algunos investigadores sostienen, y yo estoy de acuerdo, que hay algo misterioso en cómo funcionan los placebos. En una comunicación personal, Dan Moerman, antropólogo médico y etnobotánico, lo explicó mejor que yo:
Sabemos por todas las personas de resonancia magnética que es bastante fácil ver lo que sucede dentro de la amígdala, o cualquier otra parte que pueda estar involucrada, pero qué movió la amígdala, bueno, eso requiere algo de trabajo.
Historia de la ética del placebo
La opinión aceptada en la práctica clínica es que los placebos no son éticos porque requieren engaño. Este punto de vista aún no ha explicado completamente la evidencia de que no necesitamos el engaño para que los placebos funcionen.
La historia de la ética de los controles con placebo es más compleja. Ahora que tenemos muchos tratamientos efectivos, podemos comparar nuevos tratamientos con terapias probadas. ¿Por qué un paciente estaría de acuerdo en inscribirse en un ensayo que compara un nuevo tratamiento con un placebo cuando podría inscribirse en un ensayo de un nuevo tratamiento en comparación con uno probado?
Los médicos que participan en estos ensayos pueden estar violando su deber ético de ayudar y evitar daños. La Asociación Médica Mundial inicialmente prohibido ensayos controlados con placebo en los que se disponía de una terapia probada Sin embargo, en 2010, cambiaron esta posición y dijeron que a veces necesitábamos ensayos controlados con placebo, incluso si existe una terapia probada. Afirmaron que había razones "científicas" para hacer esto.
Estas llamadas razones científicas se han presentado utilizando conceptos oscuros (para la mayoría de las personas) como "sensibilidad del ensayo" y "tamaño del efecto absoluto". En un lenguaje sencillo, se reducen a dos afirmaciones (erróneas):
-
Dicen que solo podemos confiar en los controles con placebo. Esto fue así en el pasado. Históricamente, los tratamientos como la sangría y la cocaína se usaban para tratar una serie de dolencias, pero a menudo eran perjudiciales. Digamos que hicimos un ensayo comparando la sangría con la cocaína para la ansiedad, y resultó que la sangría era mejor que la cocaína. No pudimos inferir que la sangría fuera efectiva: podría haber sido peor que un placebo o no hacer nada. En estos casos históricos, hubiera sido mejor comparar esos tratamientos con un placebo. Pero ahora, tenemos tratamientos efectivos que pueden usarse como puntos de referencia. Entonces, si apareciera un nuevo medicamento para tratar la ansiedad, podríamos compararlo con el tratamiento eficaz probado. Si el nuevo tratamiento resultó ser al menos tan bueno como el anterior, podríamos decir que es efectivo.
-
Dicen que solo los controles de placebo proporcionan una línea de base constante. Esto se basa en la opinión errónea de que los tratamientos con placebo son "inertes" y, por lo tanto, tienen efectos constantes e invariables. Esto también está equivocado. En una revisión sistemática de píldoras de placebo en ensayos de úlceras, el La respuesta al placebo osciló entre el 0% (sin efecto alguno) y el 100%. (cura completa).
A medida que se cuestionan los argumentos que respaldan los ensayos controlados con placebo, ahora hay un movimiento que insta a la Asociación Médica Mundial a hacer otro cambio de sentido, de vuelta a su posición original.
¿A dónde va el placebo?
Durante siglos, la palabra "placebo" estuvo estrechamente relacionada con el engaño y el agrado de las personas. Estudios recientes de placebos de etiqueta abierta muestran que no tienen por qué ser engañosos para funcionar. Por el contrario, los estudios de los placebos muestran que no son inertes o invariables y la base de la posición actual de la Asociación Médica Mundial se ha debilitado. La historia reciente de los placebos parece allanar el camino para más tratamientos con placebo en la práctica clínica y menos en los ensayos clínicos.
Acerca de los autores
Jeremy Howick, Director del Programa de Empatía de Oxford, Universidad de Oxford
Agradezco la Biblioteca James Lind, los escritos de Ted Kaptchuk, Jeffrey Aronson y la tutoría de Dan Moerman.
Este artículo se republica de La conversación bajo una licencia Creative Commons. Leer el articulo original.